Generelles Konzept
Das Labor konzentriert sich auf die Entwicklung neuer Therapiekonzepte für schwer behandelbare solide Tumore. Das translationale Forschungskonzept beinhaltet eine enge Kooperation sowohl mit klinischen Partnern als auch verschiedenen Wissenschaftsdisziplinen wie der synthetischen und analytischen Chemie. Die beforschten therapieresistenten Tumorarten umfassen primäre Hirntumore, Melanome, Blasenkarzinome und bösartige Lungenerkrankungen.
Entwicklung innovativer, nebenwirkungsarmer Krebstherapien
Das im Rahmen eines interuniversitären Forschungsclusters zur translationalen Krebstherapieentwicklung der Medizinischen Universität Wien und der Universität Wien geförderte Projekt hat zum Ziel, neue und besser verträgliche Krebstherapeutika zu entwickeln.
In enger Kooperation mit der Abteilung für Anorganische Chemie (Vorstand: Prof. Bernhard Keppler) werden sowohl komplett neuartige Wirkstoffe entwickelt als auch – auf Basis von Prodrug-Strategien zur tumorspezifischen Aktivierung – klassische Chemotherapeutika und Tyrosinkinaseinhibitoren hinsichtlich verbesserter Wirksamkeit und verringerter Nebenwirkungen optimiert.
Dabei werden auch Therapeutika entwickelt, die nach Aktivierung im Tumor zusätzlich zur Wirksubstanz z.B. einen Resistenzmodulator (z.B. Glutathionsynthese-Inhibitor) oder einen Immunaktivator (z.B. STING-Agonisten) freisetzen.
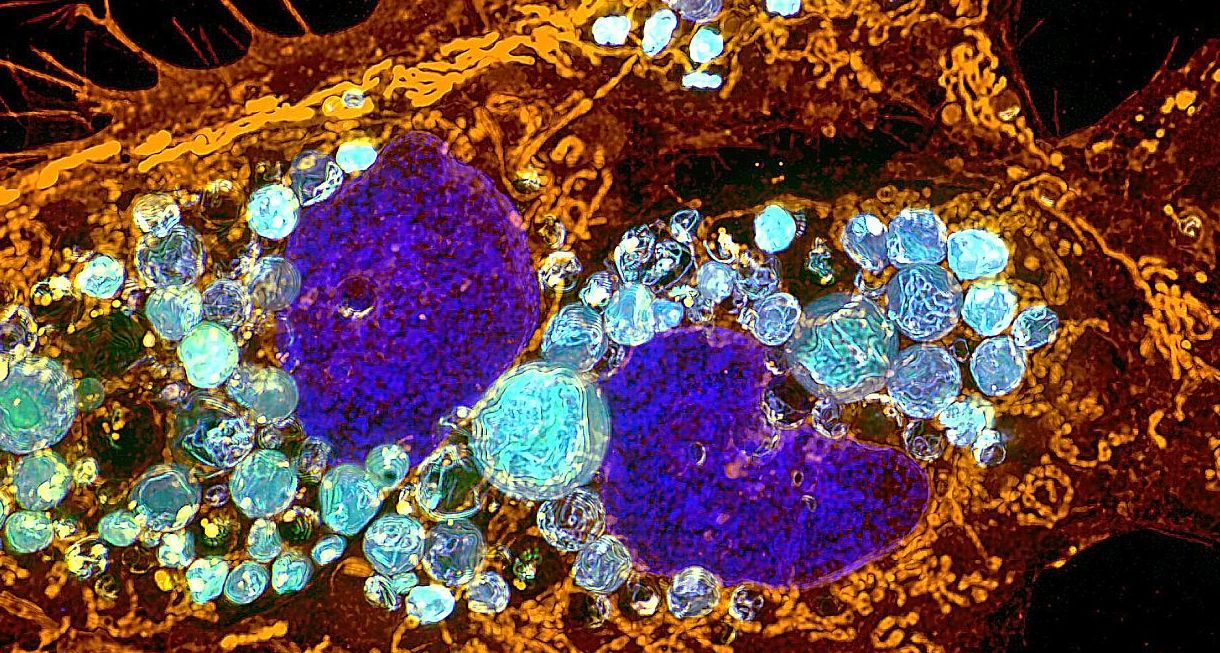
Für ein von uns entwickeltes Therapeutikum wurde nach Patentierung eine Spin-off-Company gegründet. Ein weiterer Wirkstoff (BOLD-100) befindet sich im Moment in Phase I/II in klinischer Erprobung in USA und Kanada. Wir konnten eine Deregulierung des zellulären Zucker- und Fettstoffwechsels gefolgt von epigenetischer Reprogrammierung als Hauptwirkmechanimus für dieses first-in-men Arzneimittel identifizieren (Baier et al. Pharmaceutics, 2022). Abbildung 1 zeigt entsprechend eine mit Fettkörperchen überfüllte Darmkrebszelle mit erworbener BOLD-100 Resistenz.
Molekulare und pharmakologische Faktoren der Therapie-Resistenz
Intrinsische oder erworbene Resistenz ist leider eine Bedrohung für jede Form der systemischen Krebstherapie. Neben der Entwicklung neuer Therapeutika fokussiert unser Labor daher auf die detaillierte Identifizierung von Resistenzphänomenen und auf Strategien zu deren Überwindung. So zeigen auch moderne Targeted Therapies häufig einen raschen Verlust der Wirkeffizienz.
Neben klassischen Effluxpumpen und Entgiftungsmechanismen sind oft intrazelluläre Verteilungsphänomene am Therapieversagen beteiligt. So haben wir entdeckt, dass der zur Behandlung von Lungenkrebs verwendete Wirkstoff Nintedanib durch Protonierung im sauren pH-Wert der Lysosomen „gefangen“ werden kann (Englinger et al. J. Exp. Clin. Cancer Res. 2017). Er kann somit die krebstreibenden Rezeptor-Tyrosinkinasen an der Zellmembran nicht erreichen und die Wirksamkeit geht verloren. Die Nintedanib-Konzentration steigt in diesen Zellorganellen dermaßen an, dass sich grün fluoreszierende Kristallstrukturen bilden (Abbildung 2). Als Strategie zur Überwindung dieser Resistenz-Variante wird zurzeit eine Kombination mit Wirkstoffen getestet, die den lysosomalen pH-Wert kurzfristig anheben.
Identifikation neuer Therapie-Targets – Fokus auf FGFR Moleküle
In Kooperation mit diversen klinischen Partnern arbeiten wir an der Testung neuer Zielstrukturen für die Therapie schwer behandelbarer oder seltener Tumorerkrankungen. Im Zentrum stehen dabei unter anderem die Rezeptoren der Fibroblasten-Wachstumsfaktoren (FGFR1-4), die in vielen Fällen das Tumorgeschehen antreiben.
So konnten wir kürzlich in einer Kooperation mit der Abteilung für Neurochirurgie des AKH Wien zeigen, dass FGFR4 in einer Subgruppe von Glioblastomen die Malignität vorantreibt und ein vielversprechendes Therapieziel darstellt (Gabler et al. Acta Neuropath. Comm. 2022).
Abbildung 3 zeigt die Lokalisation von FGFR4 in einer aus dem Operationsmaterial etablierten Glioblastomzellkultur und die massiven Auswirkungen einer Blockade von FGFR4 auf die Invasivität der Krebszellen z.B. im Zebrafisch Modell (Kooperation mit dem CCRI, Wien).
In enger Kooperation mit der Universitätsklinik für Kinder- und Jugendheilkunde am AKH konnte die Wirksamkeit dieser neuen Therapien sogar bereits bei einzelnen betroffenen Kindern mit pädiatrischen Hirntumoren wie z.B. Ependymomen erfolgreich bestätigt werden (Lötsch et al. Acta Neuropath. 2021).